Мозоли и омозолелости.
Это повествование посвящено именно тем людям, которые не понаслышке знают об этой проблеме, которые не один год мучаются от данных болезненных образований, и для которых выбор обуви представляет собой огромную проблему.
Приходя на прием такие пациенты молят о помощи, веря в чудодейственное действие лазера… И в очередной раз каждому я читаю получасовую лекцию о том, что это за проблема, и какие врачи могут избавить их от страданий.
Как показывает практика (сужу по обращениям пациентов в наш медицинский кабинет и по их историям возникновения и «лечения» данной проблемы) как среди пациентов так и среди многих специалистов здравоохранения, к которым первоначально попадают такие пациенты, нет четкого понимания причин данной проблемы. Отсюда вытекает и сложный путь «блуждания» пациентов от одного врача к другому — от хирурга к онкологу, от онколога к дерматологу, от дерматолога дальше… Как результат, пациенты прекращают верить врачам и посещать медицинские учреждения, начинают лечиться народными методами и с помощью интернета, всевозможными мазями , настойками и прочими средствами…
Но обо всем по порядку.
Сначала я все кратко расскажу, опишу суть проблемы и варианты борьбы с ней своими словами, потом приведу главу из интереснейшей книги, чтобы Вам, уважаемые пациенты, стало все понятно.
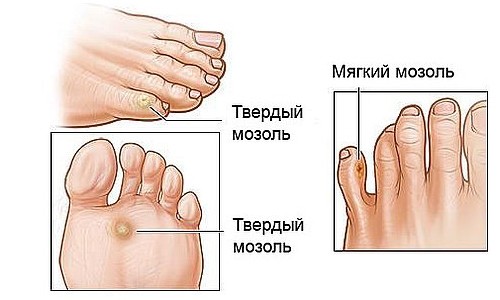
Тема стержневых мозолей очень актуальна в настоящее время. Чаще такие мозоли появляются у женщин (носят модельную обувь, каблуки), чем у лиц мужского пола, судя по обращениям, это люди после 35 лет. Пациенты уверены, что так как эти образования возникают на коже, то именно врач-дерматовенеролог должен помочь с ними справиться, просто взяв и удалив их.
Омозолелости и мозоли представляют собой защитную реакцию кожи в ответ на повышенную нагрузку на стопу. При нормально сформированной стопе таких проблем (при условии правильно подобранной обуви не бывает). Но если стопа изменена, пальцы стопы искривлены, деформированы, если Вы страдаете плоскостопией, нагрузка на все зоны стопы распределяется неравномерно, на одни зоны (чаще всего выступающие) сильнее, именно на таких зонах и образуются защитные утолщения эпидермиса, проявляющиеся омозолеллостями и мозолями. А при внедрении верхних слоев кожи во время ходьбы в более глубокие из-за массы тела, формируется стержень, мозоль становится стержневой. Стержень является ни чем иным как эпидермисом, внедренным в дерму.
Удалить стерженевую мозоль можно, просто убрав хирургически либо помощью лазера плотную кожу. Но, на что здесь стоит обратить внимание — на причину о которой говорилось выше — поэтому эти образования снова и снова после удаления любым из способов возникают. А причина кроется именно в стопе! И если на причину никак не действовать, то рецидив образований раньше или позже, но гарантрован, к сожалению.
 В возрасте до 30 лет чаще всего причиной таких явлений является неправильно подобранная узкая обувь, каблуки. Исключая такую обувь, впервые образованная мозоль пройдет самостоятельно в течение нескольких месяцев, а можно ее удалить лазером, тогда мозоль пройдет быстрее. Но, если не обращать внимания на эти образования, игнорировать дискомфортные ощущения при ходьбе, то со временем ситуация будет только усугубляться, вызывая стойкую деформацию стопы, изменение походки, вовлечение в процесс нервов и усиление болей не только в стопе, но и появление их в коленной области. Что мы и наблюдаем у пациентов более старшего возраста с запущенными мозолями. Такое состояние можно уже назвать болезнью. И эта болезнь характеризуется упорным рецидивирующим течением, склонностью мозолей иногда к мокнутию, к эрозированию.
В возрасте до 30 лет чаще всего причиной таких явлений является неправильно подобранная узкая обувь, каблуки. Исключая такую обувь, впервые образованная мозоль пройдет самостоятельно в течение нескольких месяцев, а можно ее удалить лазером, тогда мозоль пройдет быстрее. Но, если не обращать внимания на эти образования, игнорировать дискомфортные ощущения при ходьбе, то со временем ситуация будет только усугубляться, вызывая стойкую деформацию стопы, изменение походки, вовлечение в процесс нервов и усиление болей не только в стопе, но и появление их в коленной области. Что мы и наблюдаем у пациентов более старшего возраста с запущенными мозолями. Такое состояние можно уже назвать болезнью. И эта болезнь характеризуется упорным рецидивирующим течением, склонностью мозолей иногда к мокнутию, к эрозированию.
 Часто пациенты жалуются на сезонность данного заболевания: в летний период, когда есть возможность носить свободную или открытую обувь, болезненные ощущения проходят, раны на мозолях заживают. С переходом к зимней обуви проявления болезни возобновляются.
Часто пациенты жалуются на сезонность данного заболевания: в летний период, когда есть возможность носить свободную или открытую обувь, болезненные ощущения проходят, раны на мозолях заживают. С переходом к зимней обуви проявления болезни возобновляются.
Уважаемые пациенты, если у Вас имеются мозоли и омозолелости — первый врач, которого необходимо посетить, это травматолог-ортопед. Именно этот специалист назначит рентгенографическое исследование проблемной зоны, установит причину возникновения вашей проблемы, порекомендует различное лечение от терапевтического до хирургического для устранениям причины этой проблемы. А исчезнет причина — мозоли и омозолелости пройдут самостоятельно без всякого лечения.
Попытки иссечения мозолей обычно приводят к их быстрому рецидиву, что только усиливает негативное отношение врачей и пациентов к хирургическому лечению подобных состояний. Для лучшего понимания того, о чем я говорю, приведу такую ситуацию: любые иссечения мозолей, хирургически или в домашних условиях, подобны тому как лечить повышение температуры, вызванное бактериальной инфекцией, просто жаропонижающими лекарствами (которые уменьшат температуру, но не подействуют на причину), когда реальный эффект могут оказать только антибиотики, которые убьют микробов и температура пройдет сама собой.
 На сегодняшний день медицина не стоит на месте, врачами-ортопедами разработаны минимально травмирующие чрезкожные оперативные вмешательства по устранению причин образования мозолей и омозолелостей. Причем после этих вмешательств на
На сегодняшний день медицина не стоит на месте, врачами-ортопедами разработаны минимально травмирующие чрезкожные оперативные вмешательства по устранению причин образования мозолей и омозолелостей. Причем после этих вмешательств на
следующий день пациент самостоятельно может уйти домой на своих ногах, без костылей, тросточек, гипсовых лонгет и длительного послеоперационного периода восстановления. Суть операций сводится к тому, что через небольшие разрезы под местой анестезией под контролем рентгена либо удаляются костные наросты — остеофиты (если они являются проблемой состояния), либо пересекаются сухожилия соответствующих мышц, чтобы пальцы распрямились, либо работают на костях, выпиливая их участки и сопоставляя их правильным образом. Таким образом происходит перераспределение нагрузки на стопу, и ранее перегруженные ее участки уже не испытывают повышенного давления. Такие операции выполнимы и, более того, хорошо переносятся всеми пациентами в том числе и возрастной категорией за 60 лет, так как не проводится наркоз, а используется местная проводниковая анестезия. Поэтому не стоит бояться операции, так как именно она поможет Вам раз и навсегда решить такую Вашу проблему и вылечить болезнь.
Ниже я приведу ссылку на интересный сайт чрескожной хирургии стопы доктора медицинских наук — практикующего травматолога-ортопеда из Москвы Бережного Сергея Юрьевича, рекомендую Вам, уважаемые пациенты, ознакомиться со страничкой различных клинических случаев (может среди них Вы найдете свой), которые описывает доктор, о проведенном в каждом конкретном случае оперативном вмешательстве и о полученных результатах лечения, которые избавили людей от болей и постоянного дискомфорта, что повысило их качество жизни.
Автор статьи — врач-онкодерматолог Вышар О.Н.
А теперь обещанный отрывок из книги:
«Все о здоровье ваших ног. От младенчества до старости»
Гленн Коуплэнд, врач-ортопед, и Стэнли Соломон
Глава 5
Молоткообразные пальцы стопы и мозоли
Молоткообразные пальцы стопы и мозоли – это часто «дополняющие» друг друга заболевания стопы. Я вкратце объясню, почему так происходит, но сначала немного расскажу о мозолях, потому что многие имеют о них неверное представление.
Зерно истины
По латыни мозоль называют heloma – это органическое утолщение рогового слоя кожи, образовавшееся от длительного давления и (или) трения. Две трети мозолей возникает на верхней части пальца в результате его деформации. Палец может оказаться согнутым из-за нарушения биомеханики стопы или плохо подобранной обуви. Треть всех мозолей называется «мягкими», они появляются на боковой поверхности пальцев между ними и остаются мягкими из-за того, что они потеют. Мягкие мозоли возникают в том случае, если постоянно трутся друг о друга кости двух прилегающих пальцев. Объясняется это прежде всего проблемами с биомеханикой.
Многие путают мозоли и омозолелости. Разница заключается в том, что при омозолелостях затвердения возникают только на подошвах: на подвергшихся длительному давлению очагах кожа утолщается, грубеет, уплотняясь желтоватыми полосками или бляшками. При трещинах и островоспалительных явлениях омозолелости становятся чувствительными. Но и те и другие – это кожные утолщения, вызванные по большей части огрехами в биомеханике стопы.
Молоткообразный палец
Одна из главных причин образования мозолей на верхней части пальца – его молоткообразная деформация. Как видно на рис. 5.1, молоткообразный палец ненормально сокращен и согнут. Мозоль формируется несколько лет и наконец достигает стадии, когда становится видимой и болезненной.
К сожалению, пациент обычно не замечает ее развития до появления боли, когда даже выбор удобной пары обуви становится проблемой.
Что касается обуви, считается, что именно тесная и неудобная обувь приводит к молоткообразной деформации пальцев. Позволю себе не согласиться. Как и в случае с «косточками», достаточно взглянуть на ноги африканских бушменов, никогда не носивших обуви, чтобы удостовериться, что у многих из них искривлены пальцы.
Но если причина деформации пальцев не в обуви, то в чем? Как вы, возможно, догадались, виновата все та же несовершенная биомеханика стопы. Но сейчас нам придется обратить внимание на мышцы и сухожилия над и под фалангами пальцев и понять, что они-то и вызывают искривление. Посмотрите на рис. 5.1, чтобы разобраться, где именно расположены эти мышцы и сухожилия.
Рис. 5.1. Молоткообразный палец
Здесь мы собираемся поговорить о мышцах сгибателях и разгибателях, так что я кратко объясню, чем они отличаются. Сгибатели заставляют конечность или другую часть тела согнуться; разгибатели, напротив, вызывают выпрямляющее движение.
Мышцы над фалангами пальцев, за исключением большого пальца, называются длинный разгибатель пальцев и короткий разгибатель пальцев. Мышцы же под четырьмя пальцами именуются длинный сгибатель пальцев и короткий сгибатель пальцев. Соответствующие мышцы большого пальца носят название длинный и короткий разгибатель большого пальца и длинный и короткий сгибатель большого пальца. (Надеюсь, вы все это запомните, т. к. в конце главы вас ожидает тест.) Совокупность этих мышц контролирует движения пальца. Если неправильно функционирует хотя бы одна мышца, биомеханика данного пальца тоже становится ненормальной. Чаще всего результатом становится искривление пальца, после чего очень скоро образуется мозоль.
У всех пальцев, кроме большого, 3 фаланги и, следовательно, 2 межфаланговых сустава. Молоткообразная деформация характеризуется переразгибанием в плюснефаланговом суставе и сгибанием в проксимальном межфаланговом суставе. Если палец согнут в обоих межфаланговых суставах, это заболевание называется когтеобразным пальцем.
Если рассмотреть биомеханику стопы с точки зрения пальцев, мы поймем, как появляется молоткообразная деформация. Когда подтаранный сустав неестественно выдается вперед, создается чрезмерная подвижность переднего отдела стопы – особенно в плюснефаланговых суставах.
Как и в случае бурсита, одна неправильно расположенная кость заставляет другие отклоняться. Смещение плюсневой головки к подошве приводит к сокращению длинного и короткого сгибателей у основания пальцев, а соответствующие мышцы пытаются компенсировать это отклонение и удержать плюсневые кости и фаланги пальцев выпрямленными. Когда мышцы напряжены, их сухожилия у оснований растянуты до предела. Вы, наверное, помните из главы об анатомии стопы, что сухожилия испытывают наибольшую нагрузку, если мышцы максимально растянуты. Когда мышцы-сгибатели и их сухожилия перенапряжены, это похоже на веревку, прикрепленную к одному концу фиксированной гибкой трубки и проходящую сквозь нее на другом конце. Если сильно потянуть за свободный конец веревки, то трубка начинает сгибаться и горбиться посредине. То же самое происходит и с пальцем, мышцы и сухожилия которого перенапряжены. Результат – молоткообразная деформация пальца (см. рис. 5.1).
Хотя у большинства моих пациентов причина деформации пальцев – несовершенство биомеханики, есть и другие причины. В основном это ношение неправильно подобранной обуви. Что обычно происходит, когда туфли маленького размера, узкие или мелкие? Они слишком сильно давят на пальцы, заставляя их сгибаться или перекручиваться. Типичные жертвы – женщины – любительницы 10-сантиметровых каблуков и узких носов. Хотел бы я встретить женщину, лет пять проходившую в такой обуви и «не добившейся» деформации пятого пальца!
Третья по распространенности причина деформации – это когтеобразная стопа. Это термин для обозначения настолько выгнутой ступни, что она напоминает по форме букву S. Чрезмерный изгиб вызывает напряжение сухожилий всей ступни и приводит к мышечному сокращению всех пяти пальцев. Когтеобразная стопа бывает, как правило, врожденной, но в редких случаях становится следствием нервно-мышечного заболевания или травмы, поражающей нервно-мышечную систему ступни. Людям с такой стопой трудно подобрать туфли, удобные и модные одновременно.
Четвертая, и самая редкая, причина молоткообразных пальцев – неврологическая дисфункция ступни, ведущая к сокращению мышц и ненормально высокому подъему. К счастью, таких случаев в моей богатой ортопедической практике было немного. Я говорю «к счастью», потому что с такими проблемами трудно справиться. Они – проявления системного расстройства, которое трудно обнаружить без дорогих, не слишком приятных и требующих времени тестов. Такие случаи должен оценивать невропатолог.
Почему деформация пальцев провоцирует появление мозолей
Теперь, когда вы знаете, почему происходит молоткообразная деформация пальцев, можно поговорить о мозолях. Просто представьте форму пальца, пораженного сокращением мышц и сухожилий – выгнутого вверх в первом суставе (см. рис. 5.1).
При наличии молоткообразного пальца нормальная обувь постоянно раздражает его выступающую часть. Чтобы не допустить серьезного воспаления, на верхней части пальца формируется утолщение кожи – мозоль.
Если оставить мозоль в покое, она будет выполнять свою защитную роль. Однако, к сожалению, эта выпуклость находится над уже выгнутым вверх суставом. Это еще более усложняет подбор обуви, т. к. сама мозоль постоянно раздражается, и это раздражение затрагивает нервные окончания непосредственно под кожей. Возникающая боль приводит обладателя искривленного пальца к врачу.
Проблема не всегда сводится к пораженному пальцу. Чтобы облегчить болевые ощущения от мозоли, но не отказываться от модной обуви, люди изменяют походку, пытаясь избежать давления на выступающий палец. В результате у них появляются биомеханические дисфункции, влекущие за собой проблемы с нижними конечностями и даже поясницей.
Когда корни не видны
Тот факт, что мозоли могут создать косвенные проблемы в любой части тела, напоминает мне один из моих любимых случаев и множество мифов о причинах и способах лечения мозолей.
Однажды у меня в кабинете появилась пациентка с болями в колене, которые, по ее мнению, были вызваны мозолью на втором пальце. Когда я поинтересовался, как она пришла к такому заключению, она сразу же ответила, что корни ее мозоли обвили стопу изнутри и добрались до колена, что и объясняет боль.
Я с большим трудом «сохранил лицо» и постарался дипломатично развенчать ее теорию. Она же настаивала на удалении мозоли, чтобы я мог убедиться в ее правоте самостоятельно. Чтобы успокоить больную, я удалил мозоль и показал, что никаких корней у нее нет. Но пациентка едва ли мне поверила.
«Причина, по которой вы не видите корней, в том, что они невидимы. Но я знаю, что вы их удалили. Я чувствую это».
Женщина отказывалась понимать, что срез был поверхностным. Но поскольку она казалась успокоенной, я не стал вступать с ней в дальнейшую полемику.
Несколько недель спустя та же дама пришла ко мне, чтобы удалить вросший ноготь. Я поинтересовался состоянием ее колена и с удивлением узнал, что через неделю после удаления мозоли боль исчезла.
Вывод пациентки был неверным – у мозоли определенно нет корней, но она права в том, что боль в колене во многом была обусловлена наличием мозоли. Как я уже отмечал выше, когда в ступне по какой-либо причине возникают болезненные ощущения, пациент интуитивно изменяет походку, чтобы уменьшить нагрузку на больную область. Измененная походка приводит к излишней пронации или супинации, что, в свою очередь, выливается в боль в колене. Если источник боли устранен, ходьба и бег становятся нормальными с точки зрения биомеханики, и колено больше не болит. Если же это не так, проблема, вероятно, не связана непосредственно со ступней.
Моя плохо проинформированная пациентка не хотела знать правду о причинах боли в колене; она твердо придерживалась своей теории о невидимых корнях мозоли.
И если она будет следить за своими мозолями, колено у нее больше не заболит.
Лечение деформированных пальцев и мозолей
Так как же удалить мозоль и облегчить связанную с ней сильную боль? Как нетрудно догадаться, есть консервативные и оперативные методы, лечение часто определяется общим физическим состоянием и возрастом пациента, образом его жизни, степенью дисфункции и дискомфорта.
Кроме мифа о корнях мозоли, есть и другие популярные бабушкины сказки о том, как от нее избавиться. В редких случаях эти средства даже помогают (по причинам, которые я никогда не смогу понять). Но я гарантирую, что ни одно из них не станет для вас панацеей.
Остерегайтесь домашних средств
Как и в случае с омозолелостями, есть люди, постоянно покупающие в аптеке бутылочки со средствами для удаления мозолей. Проблема с этими чудо-средствами заключается в том, что в их состав входит концентрированная кислота, способная сжечь не только мозоли и омозолелости, но и здоровую кожу. Более того, люди часто придерживаются принципа, что 4 капли в два раза эффективнее, чем 2. На самом деле они удваивают проблему. Годами я оказываю помощь многочисленным пациентам с ожогами первой степени, полученными при накладывании дополнительной дозы мозольной жидкости. К сожалению, в массе своей это пожилые люди, склонные верить домашним средствам и с предубеждением относящиеся к медицинской помощи при болезнях ступней – пока не окажутся в отчаянном положении.
Слишком многие пожилые люди, да и некоторые молодые, считают, что если лекарство не видимо, то оно не повредит. Поэтому они покупают обработанный кислотой мозольный пластырь и приклеивают его к мозолям или омозолелостям на подошве. Через 10 дней они снимают пластырь вместе с мозолью и сожженной здоровой кожей. На коже у них остается сильно инфицированная язва, требующая лечения, которое может быть опасным для тех, кто страдает диабетом или нарушениями кровообращения.
За долгие годы производство и продажа мозольного пластыря и мозольной жидкости стали миллиардным бизнесом. Они могут принести облегчение при небольших мозолях. Но, повторю снова и снова, мозоли останутся до тех пор, пока не будет устранена вызывающая их причина. При повторном возникновении мозоли пациент снова прибегнет к лечению кислотой, и кожа может быть сожжена до лежащих под ней тканей. Обожженные ткани оказываются открытыми для бактериальной инфекции, и рана инфицируется. И вина здесь лежит не на пластыре или жидкости, а на больном, «искореняющем» проблему.
Я настоятельно советую любителям мозольных пластырей и жидкостей пользоваться ими с осторожностью. Если вы диабетик или страдаете нарушением кровообращения в нижних конечностях, бегите от них, как от чумы!
Другое домашнее средство, чреватое тяжелыми последствиями, – это «хирургия в ванной», когда мозоли срезают лезвием. За годы и годы работы я повидал множество пациентов, срезавших мозоль – вместе со здоровой тканью – после душа или ванны. По меньшей мере семерым из них мне пришлось накладывать швы. Некоторые из них умудрились достать до сухожилия, прежде чем поняли, что «копнули» слишком глубоко.
Безопасный консервативный подход
Классический консервативный подход к лечению мозолей, особенно на молоткообразных пальцах, состоит в ношении специальной глубокой обуви, дающей больше пространства переднему отделу стопы, чем обычная обувь. Дополнительное место предотвращает трение деформированного пальца о туфли. А ведь как вы помните, именно это трение приводит к появлению мозоли. Главная проблема в этом случае эстетическая, т. к. специальная обувь очень непритязательна на вид. И все-таки я очень рекомендую ее пациентам с сильной деформацией, которым по каким-либо причинам противопоказано хирургическое вмешательство. Прежде всего я имею в виду тех, у кого нарушено кровообращение в ногах и ступнях, пожилых и людей с ослабленным здоровьем.
Хочу напомнить тем, кто не намерен отказываться от модной обуви, что с медицинской точки зрения гораздо легче выбрать туфли другой формы, чем подогнать форму ноги под элегантную обувь.
Другой консервативный метод уменьшения дискомфорта при мозолях – использовать увлажняющий крем и пемзу, хотя они эффективны только при мягких мозолях. Увлажняющий крем приносит больше пользы ногам, чем лицу. Пользуйтесь им утром и вечером, и мозоли станут мягкими и менее болезненными.
Пемза после душа или ванны уменьшает толщину ороговевшей кожи. Поэтому пальцам становится не так тесно в туфлях, и давление на мозоль, а следовательно и ее раздражение, уменьшается. Но опять-таки имейте в виду, что кремы и пемза только облегчают состояние; причина мозолей никуда не исчезает.
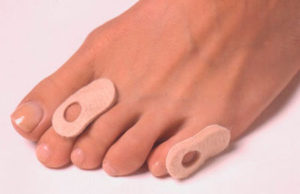
Еще один вид консервативного лечения подходит пациентам, которым нельзя удалить мозоли хирургическим путем и запрещено использовать пластыри и мозольные жидкости. Это ношение специальной мягкой подкладки. Такой подкладкой оборачивают и приподнимают выступающий палец. Она защищает палец сверху и снизу и выпрямляет небольшое искривление. Подкладка и ежемесячное срезание мозоли специалистом почти полностью устраняет дискомфорт. Эта форма лечения должна быть основной для диабетиков и пожилых людей. Подкладки нового образца заполнены гелем, служащим подушечкой для выпуклости и дающим временное облегчение.
Хирургическое лечение деформированных пальцев и мозолей
Для некоторых пациентов хирургическая операция – это лучший вариант. К этой категории относятся люди, которые не могут или не хотят мириться с дискомфортом и требуют немедленного облегчения без отказа от модной обуви.
Разработано много сложных методик лечения деформированных пальцев и мозолей на них. Самая щадящая из них – это рассечение сухожилий. Вмешательство в этом случае наименее травматично, но людям с диабетом или плохим кровообращением оно не рекомендуется. Эта техника эффективна, когда напряжены сухожилия над и под костью искривленного пальца, но сами косточки в нормальном состоянии. Такое состояние соответствует ранней стадии развития болезни.
Данная операция – это минимально травмирующая процедура, проводимая под местной анестезией обычно амбулаторно. Небольшим инструментом совершается надрез выступающего сухожилия/сухожилий через нижнюю часть деформированного пальца. После его рассечения палец автоматически выпрямляется, и форма возвращается к нормальной. Со временем части разрезанного сухожилия удлиняются и соединяются друг с другом без дальнейшего медицинского вмешательства. Это происходит через 6 – 12 месяцев. Обычно надрез бывает таким маленьким, что швы не требуются, а послеоперационные неудобства минимальны. Процент успешных операций такого рода достаточно высок.
Рассечение сухожилия помогает в случаях, когда кость еще не деформирована. Эта методика вряд ли подойдет при имеющейся деформации кости, т. к. палец все равно не выпрямится. Если кость повреждена, хирургу приходится прибегнуть к плану Б.
План Б предполагает процедуру, называемую артропластика (пластика сустава), что означает «хирургическое моделирование сустава». Артропластика может быть закрытой или открытой – в зависимости от состояния сустава и/или предпочтений хирурга.
Перед операцией врач и пациент обязательно должны побеседовать. Пациент должен понимать, что после удаления части основной фаланги палец с выступающей мозолью станет несколько короче. Или в случае проведения операции на сухожилии «новый» палец будет чуть-чуть длиннее, т. к. разрез на укороченном сухожилии/сухожилиях «растянет» сустав пальца.
Многие больные, не осознающие, что после операции палец приобретет новую форму, расстраиваются, увидев, что операция не сделала его идеально симметричным по отношению к остальным. Задача хирурга состоит не в этом. Его цель – устранить причину заболевания и вернуть ногу к состоянию, когда вес тела равномерно распространяется по стопе.
После операции по поводу деформации пальцев и удаления мозолей нужно носить удобную, не сдавливающую пальцы обувь.
Мягкая мозоль
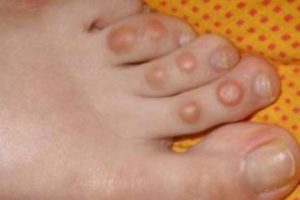
До сих пор в этой главе я говорил главным образом о причинах и лечении мозолей на верхней части пальцев. Это плотные слои отмершей утолщенной кожи, которая формируется, чтобы защитить воспаленную часть искривленного пальца от еще большего воспаления. Однако мозоли также формируются на боковых поверхностях пальцев. Из-за постоянного увлажнения потом между пальцами их называют мягкими, или влажными, мозолями. Но несмотря на название они твердые – намного плотнее нормальной кожи – и более болезненные. Это объясняется близостью нервов, пролегающих вдоль внутренней поверхностей пальцев. Трение мозоли о соседний палец очень сильно раздражает нервные окончания. И если кому-то сильно не повезло обзавестись мозолями на боковых поверхностях соседних пальцев, которые постоянно «целуются», дискомфорт возводится в куб.
Как бы ни назывались эти мягкие мозоли, они причиняют сильнейшую боль. Они – результат костного нароста (экзостоза), делающего палец выпуклым и вызывающего трение с соседним пальцем (см. рис. 5.2). Положение усугубляется ношением тесной обуви. Если мягкая мозоль «расцвела пышным цветом», даже «правильные» туфли приводят к раздражению, т. к. воспаленная область настолько болезненна, что малейшее трение уже задевает нерв.
Хотя вполне ясно, что деформированные пальцы сдавливаются тесной обувью, непонятно, отчего возникает костная деформация.
Принято считать, что в этом виновата нарушенная биомеханика и тесная обувь, заставляющие выступающий палец изгибаться в сторону. Т. е. палец не искривляется молоткообразно, а примыкает к соседнему пальцу, принимая неестественное положение. Как и при бурсите, кость выдается вперед. Затем она травмируется, а впоследствии формируется защищающая ее мозоль.
Лечение мягких мозолей
Если мягкая мозоль только сформировалась и действительно еще не затвердела, лечить ее несложно. Мозоль удаляется, а область защищается прокладкой в форме кольца. Пациенту же настоятельно советуют перейти на комфортную обувь, чтобы избежать проблем в будущем. К сожалению, не все пациенты на это соглашаются.

Рис. 5.2. Формирование мягкой мозоли
С более сложными мозолями приходится прибегать к более решительным действиям. Часто ко мне приходят первичные пациенты, с чьими мозолями уже нельзя справиться нехирургическим путем. Хотя хирургическое вмешательство при этих типах мозолей минимальное, непродолжительное и не доставляет больших неудобств пациенту.
Эта операция направлена на удаление экзостоза, она предполагает срезание выступающей части кости специальным прибором, вводимым через маленький разрез на пальце. Операция проводится амбулаторно под местной анестезией и заканчивается наложением одного-двух швов. После нее больной может сам выйти из кабинета врача и вернуться к нормальной деятельности, если только она не предполагает, что вы все время будете оставаться на ногах. Эту процедуру выполняют почти все работающие со стопой хирурги, даже те, кто предпочитает открытую хирургическую технику, потому что она очень проста.
Между молотом и наковальней
Другая, очень болезненная разновидность мозоли – это подногтевая мозоль. Ее провоцирует маленькая выпуклость кости на конце пальца под ногтем. Выпуклость появляется в результате травмы – особенно у молодых людей – или как наследственное отклонение от нормы.
Обычная жалоба в этом случае – боль в области ногтя пораженного пальца. Пациент ощущает ее как вросший ноготь или что-то, растущее под ногтем. Источником боли является непосредственное давление на мягкие ткани между выпуклостью кости и ногтем. Давление возникает от сдавливания тканей в тесном пространстве обуви. Чтобы уменьшить чувствительность и защитить кость, под ногтевым ложем формируется мозоль. Из-за мозоли места между костным наростом и ногтем становится еще меньше, и боль усиливается.
Состояние иногда можно улучшить простой заменой обуви. Однако в большинстве случаев заболевание оказывается запущенным, т. к. его неправильно диагностировали как грибок ногтя или что-то подобное.
Если смена обуви не приносит облегчения, есть два пути лечения подногтевой мозоли. Если состояние вызвано травмой, рекомендуется хирургическое удаление мозоли.
Это можно сделать амбулаторно под местной анестезией, и пациент сможет ходить сразу же после операции. Операция предполагает удаление лежащей над мозолью части ногтя с последующим иссечением самой мозоли.
Если мозоль появляется снова и снова, надо удалять сам костный нарост. Эту процедуру тоже проводят в кабинете врача под местной анестезией. Дискомфорт для пациента минимальный, ноготь остается нетронутым. Процент успешных операций подобного типа очень высок.
Проблемы с мизинцем
Пятый палец, мизинец, очень подвержен мозолям, как твердым, так и мягким. В большинстве случаев мозоли образуются на верхней или боковой поверхности пальца от трения с обувью. В носке обуви просто слишком мало места для мизинца, который за долгие годы искривляется так, что верхняя часть пальца оказывается сбоку. Это состояние называется аксиальной ротацией пальца. Развернутый по оси мизинец сдавливается соседним пальцем. В результате появляются мозоли, которые иногда чрезвычайно болезненны.
Если удобная обувь и специальные вкладки не приносят облегчения, требуется хирургическое вмешательство. И опять-таки его можно провести амбулаторно под местной анестезией. Чаще всего деформированный мизинец надо вернуть в исходное положение. После операции пациент не испытывает серьезного дискомфорта и сразу же может передвигаться. При условии, что операция сделана правильно, а больной выполняет все рекомендации, восстановление занимает всего несколько недель.
Глава 6
Омозолелости и бородавки
Подошвы ног выдерживают всю тяжесть вашего тела, оказывающего на них постоянное давление. Кроме того, близко к их поверхности расположены многочисленные нервные окончания. Поэтому совершенно неудивительно, что раздражение подошвы вызывает сильную боль.
Когда Авраам Линкольн публично жаловался на боль в ногах, он скорее всего имел в виду подошвы, потому что именно они больше всего страдают от нагрузок тяжелого дня, особенно если вам пришлось «носиться по городу» или часами стоять на месте в не слишком удобной обуви. Усталые ноги причиняют беспокойство, но вы всегда можете приготовить себе ножную ванну и облегчить боль. К концу этой главы вы научитесь отличать простую усталость ног от состояний, требующих медицинской помощи.
Сравним омозолелость и бородавку
Прежде чем перейти к описанию и методам лечения омозолелостей и бородавок, я вкратце объясню, чем они отличаются. Главное отличие – это черноватые пятнышки (сосочки) на бородавках, которых нет на омозолелостях. К тому же у некоторых омозолелостей есть беловатый центр, или ядро.
Причины появления этих заболеваний отличаются друг от друга, как день и ночь. Бородавка развивается после проникновения в стопу вируса. Омозолелость же, как и мозоль, – это реакция на давление в конкретной области подошвы. Давление бывает вызвано неправильным распределением веса из-за проблем с биомеханикой. Как нетрудно догадаться, лечение этих двух состояний отличается так же, как и их происхождение. Единственное, что объединяет омозолелость и бородавку, – это расположение на подошве стопы.
Правда об омозолелости
В медицинском фольклоре омозолелости часто путают с мозолями. Как и мозоли, они представляют собой не что иное, как утолщения кожи для защиты участка, испытывающего чрезмерные нагрузки, – в нашем случае это выпуклость на подошве ступни, расположенная под головками плюсневых костей.
Рис. 6.1. Подошвенное смещение головки плюсневой кости и образование омозолелости
Омозолелости появляются на руках от тяжелого физического труда. Но поскольку люди, как правило, не ходят на руках, то эти образования не болят, если только не сжимать какой-нибудь инструмент или клюшку для гольфа. А ступня подвержена нагрузкам при стоянии и ходьбе, поэтому омозолелость болит, т. к. исключительно чувствительные нервные окончания подошвы испытывают раздражение.
Важно понять, что омозолелость – это симптом заболевания, а не непосредственная причина вашего дискомфорта. Как я уже отмечал, причина чаще всего – вездесущее несовершенство биомеханики стопы. Из-за него появляются омозолелости на подошве, особенно в области, показанной на рис. 6.1. Так что если вы мечтаете о том, чтобы ваша омозолелость исчезла раз и навсегда, как по волшебству, этого не случится, если не будет устранена основная причина.
Я не берусь вспомнить, сколько раз пациенты просили меня удалить вместе с омозолелостью «все ее корни». Как и при мозолях, здесь нет никаких корней. Омозолелости снова появятся как результат чрезмерного давления – вызванного плохой биомеханикой – на определенную область подошвы.
Когда речь идет об омозолелостях, враг номер один – избыточная пронация. Если ступня «перекатывается» через плюсневые головки, вес тела распространяется по ним неравномерно. Во время бега и ходьбы как минимум одна плюсневая головка, обычно вторая или пятая, при каждом шаге принимает на себя основную тяжесть вашего тела. Такая дополнительная нагрузка на головку плюсневой кости провоцирует раздражение, и для защиты болезненной области формируется омозолелость. Со временем она разрастается до размеров, когда сама становится проблемой. Нарост утолщенной отмершей кожи, расположенной так близко к нервным окончаниям подошвы, вызывает острую боль.
Классическая биомеханическая причина омозолелости – подошвенное смещение головки плюсневой кости. Как вы помните, в этом случае одна из плюсневых головок находится ниже, чем оставшиеся четыре. И происходит следующее: низко лежащая головка принимает на себя до 80 % веса, обычно пропорционально распределяемого по всем головкам плюсневых костей. Результат – утолщение кожи, сильная омозолелость с ядром. У этой разновидности омозолелости есть белый центр – ядрышко размером с булавочную головку, соответствующее участку плюсневой кости, испытывающему наибольшую нагрузку (см. рис. 6.1).
Положение выступающей головки плюсневой кости относительно остальных чрезвычайно важно для определения толщины омозолелости. Чем ниже находится плюсневая головка, тем сильнее развита омозолелость. Но если у вас омозолелости о всей поверхности подошвы, это, очевидно, не потому, что все плюсневые головки лежат низко. Я подозреваю, что источник ваших проблем в другом – в другой аномалии пронации в сочетании с компенсаторной деформацией переднего отдела стопы. Какой бы ни была причина образования омозолелостей, основной метод их лечения – это коррекция недостатков биомеханики.
Чаще всего поражается головка II плюсневой кости, за ней следует пятая, потом третья. Благодаря современным компьютерным технологиям можно совершенно точно измерить распределение нагрузки на стопу при ходьбе. Это позволяет определить биомеханическую проблему, например процент веса, приходящийся на каждую плюсневую головку. Располагая такой информацией, специалист может нормализовать распределение нагрузки на стопу при ходьбе и уменьшить причину и следствие биомеханического отклонения от нормы. Разумеется, вы уже знаете о первом средстве при проблемах с биомеханикой – специальной ортопедической обуви. Однако может быть эффективным и другое лечение. Все зависит от тяжести состояния. Вскоре я расскажу обо всех методах лечения, но сначала перечислю те виды «помощи», которых следует остерегаться.
Чего не следует делать
Не срезайте омозолелости самостоятельно! Вы испытаете тот же дискомфорт, что и при самостоятельном удалении мозолей. Облегчение будет кратковременным, при этом «хирургия в ванной» может легко привести вас в отделение неотложной помощи ближайшей больницы.
Если какой-нибудь ортопед-любитель (или даже профессионал) посоветует вам удалить утолщение кожи без устранения причины омозолелости, советую вам сменить специалиста.
Опасайтесь экзотических методов лечения. У меня были пациенты, прошедшие через лечение облучением, хирургическую операцию по удалению омозолелости и ее корней, пластическую хирургию с целью придания пораженной области эстетичного вида и даже частичную ампутацию стопы для облегчения боли. Эти радикальные меры предлагались без попытки скорректировать распределение нагрузки, которое, вероятно, и стало главной причиной омозолелости.
Омозолелости лучше реагируют на консервативное нетравматичное лечение. Если вам предлагают радикальные меры, не попробовав консервативное лечение, лучше поищите другого врача.
Шаг в правильном направлении
Теперь, когда вы знаете, чего не надо делать с омозолелостями, вы готовы к следующему – правильному шагу. И снова нам на выручку придет наш старый друг – ортопедические вкладки. Они позволят решить проблему распределения веса на плюсневые головки, вызвана ли она подошвенным сгибанием плюсневой головки, другой биомеханической дисфункцией или комбинацией причин. При правильном подборе удастся не только устранить биомеханическое нарушение, но и поднять низко лежащую плюсневую головку. После компенсации биомеханического отклонения от нормы обычная омозолелость постепенно исчезнет сама по себе. Для этого потребуется от полугода до года.
Однако омозолелость с ядром требует регулярного лечения каждые несколько недель, даже если биомеханическая причина устранена. Это объясняется тем, что от старых привычек трудно отказаться, а нога, несомненно, привыкла формировать омозолелости. И может продолжать делать это, хотя раздражения больше нет. Остатки омозолелости с ядром удаляет скальпелем специалист. И опять-таки хочу напомнить, как опасно делать это дома. Риск глубокого пореза очень велик. Следствием бывает инфицирование и повреждение здоровой ткани с последующим образованием рубца.
Если подошвенное смещение плюсневой головки запущено, омозолелость большая и страдает качество вашей жизни, для исправления деформации кости может потребоваться операция. Проблему уже нельзя решить только ортопедической обувью. Как и при большинстве хирургических вмешательств на стопе, корректировку плюсневой головки можно выполнить с помощью открытой или минимально травматичной закрытой остеотомии. Обе операции выполняются амбулаторно, под местной анестезией. В обоих случаях риск инфицирования минимален, а пациент может ходить сразу после операции. Однако техника минимального вмешательства причиняет меньше дискомфорта, т. к. разрез и травмирование пораженной области меньше.
Успешными считаются до 80 % операций по поводу подошвенного смещения плюсневой головки. В 20 % неудачных операций проблема обычно заключается в том, что кость поднята слишком высоко относительно соседних с нею плюсневых костей. Вы можете догадаться, что происходит в этом случае. Одна или две плюсневых головки, соседствующих с прооперированной, опускаются слишком низко относительно остальных косточек ступни. На подошве под этими «поставленными под удар» плюсневыми головками вы вскоре обнаруживаете новые омозолелости, защищающие область от слишком большой нагрузки. Т. е. вы поменяли одну омозолелость на другую, в новом месте.
Была ли операция открытой или закрытой, сколько времени потребуется ступне для заживления после успешной остеотомии? Если вы поведете себя правильно – не будете совершать забеги на марафонские дистанции и выполнять тяжелую физическую работу в восстановительный период, – все полностью заживет за 6 – 12 недель. При успешном исходе операции омозолелость исчезнет через 3–6 месяцев.
Иногда нарушенная биомеханика приводит к образованию омозолелостей с ядрами под более чем двумя головками плюсневых костей одновременно. При таком варианте рекомендуется остеотомия. Биопротезирование хорошо помогает при поражении 1–2 косточек. Если же их больше, исправить распределение веса намного сложнее.
Коррекция потребуется слишком многим головкам плюсневых костей одновременно. Если ортопедические средства не приносят облегчения, головки приходится исправлять хирургическим путем.
Вы, может быть, думаете, что омозолелости появляются только под выступающей частью переднего отдела стопы. Да, там их обнаруживают чаще всего, но они формируются, хотя и реже, на пятке. Так что до обсуждения бородавок нам надо поговорить о пяточных омозолелостях.
Омозолелости на пятке
Пяточные омозолелости – проклятье для врача, потому что их очень трудно вылечить. Омозолелости обычно возникают по краям пятки, а не под нею. Если вы обнаруживаете что-то необычное на нижней поверхности пятки, это, вероятнее всего, не омозолелость, а бородавка.
В отличие от омозолелостей, образующихся под плюсневыми костями, пяточные омозолелости не связаны с проблемой распределения веса. Они – результат «совместных усилий» сухости кожи и постоянного раздражения из-за неподходящей обуви. Ортопедические вкладки здесь не помогут, т. к. проблема не биомеханическая. На самом деле устаревшие ортопедические средства могут только усугубить состояние, усиливая раздражение вокруг омозолелости. Простое срезание омозолелости принесет облегчение только на несколько недель.
В более сложных случаях омозолелости, расположенные на пятке, становятся настолько сухими и твердыми, что на них появляются трещины. Итог – повреждение кожи (трещина), область начинает кровоточить и легко инфицируется. Если трещина неглубокая, наложите на нее хороший увлажняющий крем и закройте пластиковой пленкой, чтобы удерживать естественную влагу организма. Оставьте крем на ночь, смойте его утром и с помощью пемзы постарайтесь сделать поверхность омозолелости более гладкой. Если вам повезет, через несколько недель наступит улучшение.
Если же повреждение более серьезно, вам придется обратиться к специалисту, чтобы предотвратить дальнейшее растрескивание кожи и возможное развитие инфекции. Когда состояние омозолелости улучшится – благодаря крему, в состав которого входит антибиотик, ножным ваннам и пемзе, – врач, скорее всего, посоветует вам ежедневно наносить на больное место увлажняющий крем.
Если случай запущенный и развилась серьезная инфекция, могут быть назначены антибиотики для приема внутрь.
В целом можно сказать, что омозолелость на пятке не исчезнет по мановению волшебной палочки за одну ночь. Постоянный уход и терпение – вот что понадобится вам для лечения. Меня легко поймут те, кто всю жизнь страдает от сухости кожи. Ученые все еще ищут панацею от многих дерматологических заболеваний, и сухость кожи – одно из них. Что касается пяточных омозолелостей, одна вещь наверняка в какой-то степени поможет всем: носите удобную обувь, не натирающую пятку.












Спасибо большое за отличную статью! Всем здоровья!
Спасибо огромное за статью, прочитала с большим интересом. От себя могу добавить, я раньше долго с мозолями боролась, пробовала множество всего. Но единственное, что мне понравилась это специальный карандаш от Salton Feet Only, он защищает кожу от появления мозолей, и очень хорошо смягчает кожу.